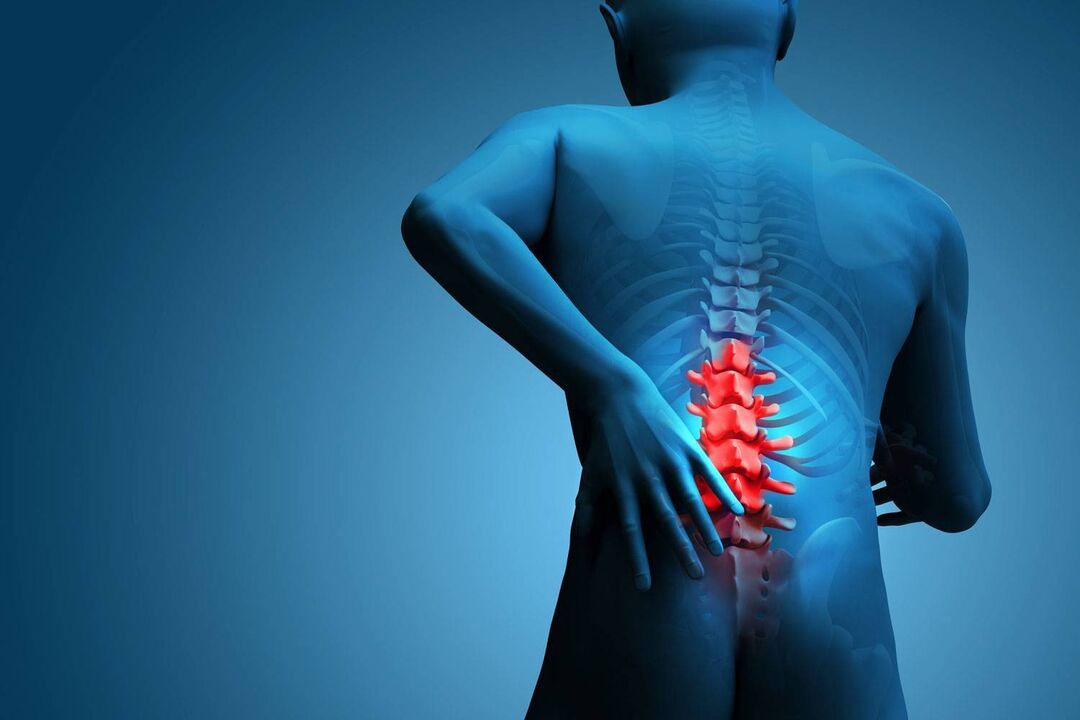
A osteocondrose na região lombar ocorre devido à deformação e destruição do tecido cartilaginoso dos discos intervertebrais. Sem material cartilaginoso, as vértebras perdem a elasticidade e ficam deslocadas, causando dor. Segundo a OMS, a doença atinge principalmente pessoas com mais de 30 anos. As mulheres adoecem três vezes mais frequentemente, o que também está associado a alterações relacionadas com a idade e à diminuição dos níveis de cálcio no organismo.
Osteocondrose da região lombar
De todas as doenças do sistema nervoso periférico, a osteocondrose da coluna vertebral é responsável por 80%, das quais 60-80% afetam a região lombar, composta por 5 vértebras. Em 40% das pessoas, os primeiros sinais da doença aparecem aos 30-35 anos. Na velhice, a osteocondrose espinhal é diagnosticada em 90% das pessoas. Sensações dolorosas são experimentadas por 7 em cada 10 pessoas, a exacerbação pode durar de 6 a 16 meses.
Estágios de desenvolvimento
- 1º – aparecimento de doenças degenerativas, afetando terminações nervosas e interrompendo o fornecimento de sangue. O processo inflamatório causa dores que irradiam para as pernas. O paciente sente formigamento ocasional nas costas e nas nádegas. Aparece após grande esforço físico.
- 2º – a camada externa do disco intervertebral (anel fibroso) é destruída. A distância entre as vértebras diminui, as terminações nervosas são comprimidas, o que provoca dores fortes e agudas. Os sintomas são especialmente pronunciados durante a caminhada.
- 3º – devido à mobilidade excessiva das vértebras, as fibras musculares e terminações nervosas ficam comprimidas. Ocorrem espasmos, dormência, dor em queimação, hérnias - deslocamento do disco intervertebral para a medula espinhal.
- 4º – o crescimento de exostoses patológicas na estrutura óssea. A coluna literalmente "vira pedra". A artrose progressiva e a falta de tratamento imobilizam o paciente.
Razões para o desenvolvimento
A doença se desenvolve lentamente, sob a confluência de uma série de circunstâncias, ou seja, o desenvolvimento da doença depende da influência não de um, mas de vários fatores:
- Sedentarismo (sedentarismo), trabalho sedentário, baixo nível de atividade física. À primeira vista, eles não são perigosos. No entanto, com a exposição prolongada, o tônus muscular, o chamado "espartilho muscular", fica enfraquecido. Suporta a coluna e os órgãos internos. Assim, a inatividade física provoca perturbações no funcionamento de vários sistemas - circulação sanguínea, respiração, digestão.
- Sobrepeso. Com um IMC (índice de massa corporal de Quetelet) acima de 25 kg/m2, o excesso de peso cria um estresse adicional no corpo: pressiona a coluna, sobrecarrega as articulações e prejudica o suprimento sanguíneo.
- Processos patológicos endócrinos. Desequilíbrio hormonal, distúrbios no funcionamento das glândulas supra-renais e da glândula tireóide "desaceleram" o metabolismo do corpo. Mudanças hormonais frequentes "eliminam" o cálcio do tecido ósseo, tornando-o fraco e frágil.
- Dieta desequilibrada. O fast food popular e acessível satisfaz plenamente as necessidades energéticas do corpo, ao passo que, do ponto de vista de saturar o corpo com as vitaminas e microelementos necessários, é absolutamente inútil.
- Patologias e predisposição genética para doenças do sistema músculo-esquelético.
- Alterações degenerativas relacionadas à idade. Sob a influência do tempo, ocorre desgaste natural do sistema de suporte.
Em homens cuja profissão envolve atividade física significativa, a osteocondrose lombar ocorre com muito mais frequência.
Sintomas de osteocondrose lombar
A dor é o principal marcador do aparecimento da doença e de sua localização. Com base na natureza da ocorrência, frequência e duração, um diagnóstico preliminar pode ser feito. Na maioria das vezes, os pacientes com osteocondrose lombar apresentam dor intensa que irradia para a perna, região da virilha e cóccix. Na posição horizontal, o desconforto desaparece.
Os nervos espinhais estendem-se do tronco da coluna vertebral para diferentes partes do corpo. Cada nervo é responsável por uma área específica. Isso é chamado de "inervação segmentar". É por esta razão que o nervo afetado "responde" em uma área específica: é assim que a "síndrome radicular" se manifesta.
O mapa do nervo espinhal permite identificar a dor em uma área específica da coluna: C1-C8 - 8 cervical, T1-T12 - 12 torácica, L1-L5 - 5 lombar, S1-S5 - 5 sacral, C0 - 2 coccígeo. Sinais de osteocondrose dependendo da inervação segmentar:
- L3-L4 – reflexo fraco do joelho, dormência parcial, perda episódica de sensibilidade são notados ao longo da superfície anterior da coxa;
- L4-L5 – fraqueza muscular, o paciente não consegue fixar o corpo em pé sobre os calcanhares, dores e distúrbios sensoriais espalham-se pela região da região lombar até a nádega, bem como ao longo de toda a superfície lateral da coxa (de de cima para baixo).
- L5–S1 – tremores no músculo da panturrilha, incapacidade de ficar na ponta dos pés, dor na parte posterior da coxa.
Em casos raros, as artérias radiculares também estão envolvidas no processo destrutivo, provocando acidente vascular cerebral - patologia perigosa em que o paciente apresenta paresia e paralisia e disfunção dos órgãos pélvicos.
Sintomas reflexos de dor
- Lumbago ou lombalgia (neste caso não ciática! ) – dor aguda. Qualquer movimento estranho, mesmo espirrar e tossir, provoca espasmo. O paciente muda espontaneamente a posição do corpo, deslocando-o para o lado. A tentativa de assumir uma posição vertical provoca uma nova lombalgia.
- Lumbodynia é uma dor surda e dolorida que ocorre de um lado. Os períodos de remissão são seguidos de exacerbação, que gradualmente evolui para dor intensa.
- Lomboisquialgia - aparecem sensações dolorosas na perna.
Os sinais colaterais da doença não são tão típicos e podem ser facilmente confundidos com sintomas de outro problema: sudorese prejudicada (hipoidrose), palidez da pele da área afetada devido à má circulação sanguínea, ressecamento intenso e descamação.
Diagnóstico
Na fase inicial, é coletado um histórico médico completo do paciente. O quadro geral deve ser complementado pelas conclusões de um cirurgião, ortopedista, neurologista e reumatologista. Os especialistas submetem o paciente a um exame visual para avaliar alterações na postura, tônus muscular e sensibilidade da pele.
A radiografia é realizada para o diagnóstico primário da osteocondrose lombar de 1º grau, é utilizada para examinar o estado dos discos intervertebrais, patologias da medula espinhal e também avaliar o estado geral da coluna. Porém, esse tipo de diagnóstico não fornece informações completas sobre os tecidos afetados.
A tomografia computadorizada (TC) é um exame altamente sensível que utiliza um feixe de raios ionizantes. A tomografia computadorizada registra o grau de deformação do disco, processos inflamatórios na membrana da medula espinhal e terminações nervosas em uma imagem camada por camada.
A ressonância magnética (MRI) mostra informativamente o estado geral da massa muscular, vasos sanguíneos e ligamentos. Detecta tumores e processos inflamatórios.
A mielografia é uma das formas de avaliar visualmente a condição da medula espinhal e das raízes nervosas, injetando um agente de contraste com uma agulha na cavidade entre a pia-máter e a aracnóide espinhal, preenchida com líquido cefalorraquidiano. Semelhante à tomografia computadorizada, MTP e radiografia, o procedimento é realizado em tempo real.
O exame neurológico de sensibilidade e reflexos para patologias é um complexo de estudos que inclui um método de triagem para estudar a simetria dos membros, testar a sensibilidade vibratória e avaliar os reflexos de Babinsky, Chaddock e Oppenheiman.
Tratamento da osteocondrose lombar
A eficácia do tratamento conservador é alcançada através da combinação de medicamentos de vários grupos, massagem e terapia manual. No entanto, no estágio 3, a osteocondrose lombar não pode mais ser curada com métodos conservadores, sendo necessária intervenção cirúrgica. Um dos métodos de cirurgia para osteocondrose é a microdiscectomia. Esta é uma operação neurocirúrgica para remover uma hérnia sem danificar as estruturas nervosas. É realizado sob anestesia geral. O paciente já pode andar no 3º dia.
Terapia medicamentosa (para estágios 1-2)
- Analgésicos para alívio da dor: locais (pomadas, géis), orais (comprimidos, suspensões), intramusculares (soluções injetáveis).
- Antiinflamatórios não esteróides para prevenir o desenvolvimento do processo inflamatório. Reduz a temperatura, remove o inchaço. Na maioria das vezes, são usados géis e comprimidos, em casos mais graves (inflamação do nervo ciático) - injeções. Curso Prima - 7 a 14 dias.
- Relaxantes musculares. Prescrito no período agudo de espasmos musculares, bem como durante o período de remissão para consolidação do efeito.
- Condroprotetores. Bloqueia processos destrutivos nos discos intervertebrais, promove a regeneração, melhora o metabolismo nos tecidos cartilaginosos.
- Drogas vasculares. Ajuda a normalizar o suprimento de sangue ao sistema músculo-esquelético.
- Complexos vitamínicos do grupo B. Melhoram a condução nervosa.
- Diuréticos. Reduz o inchaço.
Como auxílio emergencial no momento da exacerbação, são utilizadas injeções potentes - bloqueio paravertebral, que causa perda temporária de sensibilidade.
Recomenda-se também fazer um curso de terapia manual duas vezes por ano, que alivia tensões e espasmos musculares, restaura a circulação sanguínea, melhora a circulação linfática e aumenta a mobilidade do sistema músculo-esquelético.
Prevenção
- Estilo de vida ativo aliado a atividade física moderada;
- Escolher calçado confortável ou, se indicado, ortopédico;
- Boa nutrição;
- Controle de peso corporal;
- Durma apenas em colchão e travesseiro ortopédico;
- Móveis de escritório apenas com encosto plano;
- Recusa de cargas pesadas nas costas e coluna. Ao transportar itens pesados, a carga deve ser distribuída uniformemente em ambas as mãos.


















